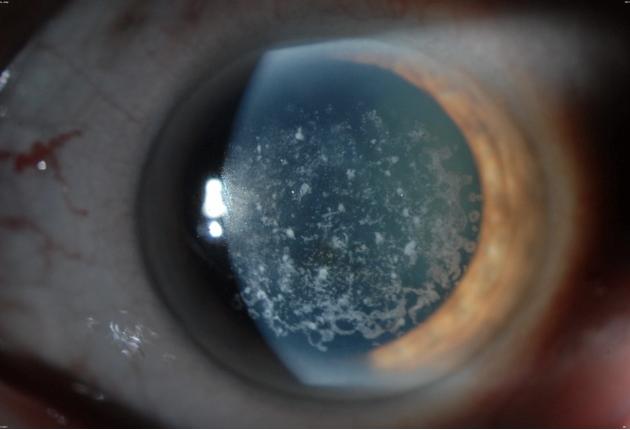
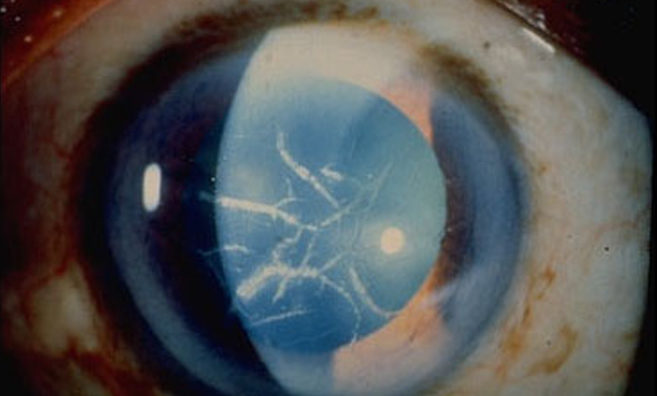
Причины
Австрийский медик Эрнст Фукс впервые обратил внимание на ЭЭД в начале XX века. Он связывал разрушение эндотелия с нарушениями в питании, кровоснабжении и гормональном фоне.
Дегенерация эндотелия может происходить по следующим причинам:
- наследственные генетические аномалии;
- хирургические вмешательства при экстракции катаракты;
- травматические повреждения;
- хронический кератит, не подлежащий лечению.
Первичная дистрофия обусловлена наследственными факторами. Вторичные нарушения возникают в результате заболеваний и механических травм. Однако генетическая предрасположенность играет важную роль в развитии отека после операций и травм.
Врачи отмечают, что эндотелиально-эпителиальная дистрофия роговицы представляет собой сложное заболевание, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления патологии, так как это может значительно улучшить прогноз для пациентов. Основные симптомы, такие как снижение остроты зрения и дискомфорт, могут быть неочевидными на ранних стадиях. Врачи рекомендуют регулярные осмотры у офтальмолога, особенно для людей с предрасположенностью к заболеваниям роговицы. Лечение может включать как консервативные методы, так и хирургические вмешательства, в зависимости от степени выраженности дистрофии. Важно, чтобы пациенты были информированы о возможных вариантах терапии и их последствиях. В целом, мультидисциплинарный подход и индивидуализация лечения являются ключевыми факторами для достижения успешных результатов.

Группа риска
Наибольшую предрасположенность к ЭЭД имеют люди с генетической предрасположенностью. В таких случаях у детей младше 3 лет выявляется ранняя первичная дистрофия. Позднее первичное заболевание может проявиться после 45 лет. Женщины сталкиваются с ЭЭД чаще, поскольку в этот период у них начинается гормональная перестройка, связанная с менопаузой.
| Аспект | Описание | Клиническое значение |
|---|---|---|
| Определение | Прогрессирующее заболевание роговицы, характеризующееся дисфункцией эндотелиальных клеток, что приводит к отеку стромы и эпителия. | Ведущая причина потери зрения, требующая трансплантации роговицы. |
| Причины | Генетические мутации (наиболее частая – Fuch’s endothelial dystrophy), травмы, воспаления, хирургические вмешательства (например, катарактальная хирургия). | Понимание этиологии важно для профилактики и выбора тактики лечения. |
| Симптомы | Снижение остроты зрения (особенно утром), гало вокруг источников света, боль, ощущение инородного тела, светобоязнь. | Ранняя диагностика позволяет замедлить прогрессирование заболевания. |
| Диагностика | Биомикроскопия (оценка эндотелия, отек роговицы), пахиметрия (измерение толщины роговицы), конфокальная микроскопия (детальная оценка эндотелия). | Точная диагностика необходима для определения стадии заболевания и выбора оптимального лечения. |
| Стадии | I стадия: Бессимптомная, снижение плотности эндотелиальных клеток. II стадия: Отек стромы, снижение зрения. III стадия: Буллезная кератопатия, боль, выраженное снижение зрения. | Стадирование помогает прогнозировать течение заболевания и планировать лечение. |
| Лечение | Консервативное: Гипертонические растворы, дегидратирующие мази, мягкие контактные линзы. Хирургическое: Эндотелиальная кератопластика (DSAEK, DMEK), сквозная кератопластика. | Выбор метода лечения зависит от стадии заболевания, возраста пациента и сопутствующих патологий. |
| Прогноз | При своевременном лечении (особенно при эндотелиальной кератопластике) прогноз благоприятный, возможно значительное улучшение зрения. | Раннее обращение к специалисту и адекватное лечение улучшают качество жизни пациентов. |
Симптомы
Заболевание может протекать бессимптомно. Период от первых клеточных изменений до появления явных клинических признаков может занять до 20 лет.
Среди симптомов, которые могут проявляться в ходе заболевания, можно выделить:
- ухудшение зрения утром по сравнению с вечером;
- ощущение наличия инородного тела в глазу;
- болевые ощущения;
- повышенная чувствительность к свету;
- покраснение глаз;
- слезотечение;
- отек и помутнение роговицы;
- образование пузырьков.
Пузырьки на поверхности эпителия могут лопаться, что приводит к сильной боли.
Эндотелиально-эпителиальная дистрофия роговицы (ЭЭД) вызывает множество обсуждений среди пациентов и специалистов. Многие пациенты отмечают, что заболевание проявляется ухудшением зрения, отеками и дискомфортом в глазах. Врачебные мнения варьируются: некоторые специалисты подчеркивают важность ранней диагностики и регулярного наблюдения, в то время как другие акцентируют внимание на необходимости хирургического вмешательства в более запущенных случаях. Пациенты делятся опытом лечения, включая использование специальных капель и контактных линз, которые помогают улучшить качество жизни. Важно отметить, что поддержка со стороны близких и обмен информацией с другими людьми, столкнувшимися с этой проблемой, играют значительную роль в эмоциональном состоянии пациентов.

Диагностика
При визуальном осмотре можно заметить помутнение роговицы, которое иногда сопровождается расширением сосудов конъюнктивы. Для подтверждения диагноза применяются различные диагностические методы:
- Биомикроскопия. Признаки эндотелиальной дистрофии (ЭЭД) включают недостаток клеток эндотелия, отечность и буллезные изменения в эпителиальном слое.
- Пахиметрия. Измерение толщины роговицы позволяет оценить степень ее отечности.
- Конфокальная микроскопия. Этот метод дает возможность изучить структуру эндотелия, определить плотность и размеры клеток, а также проследить за динамикой деструктивных процессов. Кроме того, с помощью данного метода можно увидеть гутты — специфические каплевидные образования, которые выделяются среди эндотелиоцитов маленькими темными клетками с ярким центром. При уменьшении количества эндотелиоцитов гутты объединяются в более крупные области.
- Визометрия, проводимая утром и вечером, помогает косвенно оценить отек, характерный для ЭЭД, а также степень потери зрения.
Лечение
Программа консервативного лечения включает в себя:
- местное применение гипертонических солевых растворов;
- использование капель для улучшения питания тканей;
- нанесение глазных мазей, способствующих восстановлению;
- обезболивание с помощью анальгетиков в форме капель или таблеток;
- выполнение процедуры кросс-линкинга.
Солевой раствор помогает извлечь излишнюю жидкость из тканей. Коррекция зрения осуществляется с помощью оптических средств — очков или лечебных контактных линз.
Буллезные образования устраняются с помощью роговичного кросс-линкинга, который включает в себя:
- удаление эпителия с роговицы;
- нанесение рибофлавина;
- облучение специальным ультрафиолетовым светом.
В результате на роговой оболочке образуется новый каркас, который предотвращает ее деформацию.
Хирургическое лечение включает кератопластику. Показания для операции:
- значительная потеря зрения;
- истончение роговицы;
- низкая плотность эндотелиальных клеток.
Существует несколько видов кератопластики:
- сквозная — полная пересадка роговой оболочки;
- послойная DSEK — пересадка десцеметовой мембраны с эндотелием.
Поврежденная роговица заменяется донорской тканью или биоимплантами. Послойная кератопластика выполняется с минимальным вмешательством: трансплантат вводится через небольшой разрез, разворачивается и фиксируется на строме с помощью струи воздуха.
Осложнения
После проведения кератопластики в редких ситуациях могут наблюдаться:
- отторжение или смещение трансплантата;
- ускоренное развитие катаракты;
- астигматизм;
- снижение остроты зрения вблизи на 1 диоптрию.
При послойной пересадке период реабилитации короче, поскольку ткани заживают быстрее.
Прогноз
Приживаемость трансплантата составляет от 55% до 100% в течение двухлетнего периода после хирургического вмешательства. Оптимистичный прогноз наблюдается при своевременной диагностике и лечении ЭЭД.
Профилактика
Эндотелиально-эпителиальная дистрофия роговицы развивается исключительно у людей с генетической предрасположенностью. В связи с этим нет специфических профилактических мер.
Чтобы предотвратить прогрессирование уже установленного генетического заболевания, рекомендуется:
- защищать глаза от травм;
- регулярно посещать офтальмолога, как минимум дважды в год.
Новорожденным следует проводить скрининговые тесты. Если будет выявлена патология, необходимо незамедлительно начать лечение.
Полезное видео

Вопрос-ответ
Что такое эндотелиально-эпителиальная дистрофия роговицы?
Эндотелиально-эпителиальная дистрофия роговицы (ЭЭД) — это наследственное заболевание, характеризующееся нарушением структуры и функции клеток эндотелия и эпителия роговицы. Это приводит к помутнению роговицы, ухудшению зрения и другим визуальным нарушениям.
Каковы основные симптомы ЭЭД?
Основные симптомы включают размытость зрения, светобоязнь, ощущение инородного тела в глазу и возможное появление отеков роговицы. Симптомы могут варьироваться по степени выраженности в зависимости от стадии заболевания.
Какие методы лечения доступны для пациентов с ЭЭД?
Лечение ЭЭД может включать использование глазных капель для уменьшения отека, а также хирургические вмешательства, такие как пересадка роговицы, в случаях, когда зрение значительно ухудшено. Важно, чтобы лечение назначалось индивидуально врачом-офтальмологом.
Советы
СОВЕТ №1
Регулярно проходите обследования у офтальмолога. Эндотелиально-эпителиальная дистрофия роговицы может развиваться незаметно, поэтому важно своевременно выявлять изменения в состоянии глаз.
СОВЕТ №2
Обратите внимание на симптомы, такие как размытость зрения, светобоязнь или дискомфорт в глазах. Если вы заметили подобные проявления, не откладывайте визит к врачу.
СОВЕТ №3
Изучите информацию о современных методах лечения ЭЭД, таких как пересадка эндотелиальных клеток или другие хирургические вмешательства. Это поможет вам быть более информированным и подготовленным к обсуждению вариантов лечения с врачом.
СОВЕТ №4
Поддерживайте здоровый образ жизни: правильное питание, отказ от курения и регулярные физические нагрузки могут положительно сказаться на здоровье глаз и замедлить прогрессирование заболеваний роговицы.